Isabel Santamaría
Infección por virus de inmunodeficiencia humana (VIH).
Una epidemia con 30 años de evolución
5 de julio de 2012.
(Página Abierta, 221, julio/agosto de 2012).
En plena vorágine recortadora de presupuestos, que dejan mutilados y estrangulados los servicios públicos, recordamos estos días la eclosión, hace 30 años, de la epidemia del sida (síndrome de inmunodeficiencia adquirida), coincidiendo con el desmantelamiento, en la práctica, del Plan Nacional sobre el Sida, organismo que coordina y dirige las políticas de acción contra esta grave enfermedad. |
Primero fueron las dudas sobre la desaparición de la Dirección General en la que estaba encuadrado el plan, cuando el nuevo Gobierno modificó, en enero, el diseño de su Ministerio de Sanidad, Servicios Sociales e Igualdad. Luego ha sido la falta de actividad de la Secretaría del Plan al quedar vacante su dirección. Y, finalmente, el golpe demoledor que significa la reducción en un 50% del presupuesto económico que se le venía asignando. Esto, tal y como han denunciado las más de 300 organizaciones que trabajan en el ámbito del VIH/sida en el Estado español, significará un retroceso de consecuencias imprevisibles en las políticas que desde el año 87 venía desarrollando en áreas como la epidemiología, prevención, asistencia, investigación y relaciones internacionales.
Además, a través de los fondos del plan se venía subvencionando a numerosas organizaciones que desarrollan un sinfín de programas de prevención o atención a las personas que viven con el virus de inmunodeficiencia humana (VIH) y que en esta precaria situación se verán obligadas a interrumpir su trabajo.
A estas circunstancias se añaden las limitaciones en derechos que va a imponer este Gobierno con las reformas del sistema sanitario y que afectarán de manera muy especial a sectores muy vulnerables de la sociedad: por ejemplo, a las personas que viven en España en situación irregular.
Estas condiciones sitúan a la enfermedad de sida y a la infección por el VIH en nuestro país en un abismo de desatención, de descontrol y de abandono que pondrá en riesgo todos los importantes avances que se han ido logrando en el curso de estas tres décadas de evolución de la epidemia, tiempo en el que se ha luchado, y se intenta seguir luchando, con gran esfuerzo para contenerla.
Una mirada panorámica
Aunque no se hable mucho de ello, la enfermedad del sida y la infección por el VIH siguen y progresan, y quizá, al hilo de estas noticias de actualidad que resaltábamos más arriba, esté bien mirar una vez más esta realidad y esta historia.
Se han cumplido ahora los 30 años del inicio de la epidemia del sida. Los primeros casos se describieron en Estados Unidos en 1981. Se trataba de hombres homosexuales que presentaban enfermedades oportunistas, muy infrecuentes en la población general, y que se asociaban a estados de inmunodeficiencia importante e irreversible y que les causaban la muerte en poco tiempo. No fue hasta 1983 cuando se estableció un patrón de contagio típico de las enfermedades infecciosas. En 1984, dos científicos franceses, Françoise Barré-Sinoussi y Luc Montagnier, aislaron el virus del sida. En 1986 le pusieron el nombre de VIH (virus de inmunodeficiencia humana). En 2008 recibieron el Premio Nobel por estos hallazgos.
Desde entonces la epidemia ha progresado en todo el mundo, con una gran morbilidad y mortalidad, si bien gracias a los esfuerzos continuos en políticas de prevención y a los avances en los recursos terapéuticos, cada vez más eficaces, la epidemia se ha ralentizado y las tasas, tanto de mortalidad como de nuevos casos, van en descenso.
Para valorar los datos, que nos dan idea de la situación de la epidemia, es necesario atender a la diferencia entre los casos de infecciones por VIH y los casos de sida o estado avanzado de la infección. Son cosas diferentes, dado que gracias a los tratamientos antirretrovirales de alta eficacia (TAR) muchas personas con infección por VIH nunca llegan a enfermar de sida (1).
En la historia natural de la infección, el VIH va minando insensiblemente el sistema inmune de la persona. Durante ese tiempo permanece sana, asintomática, y no es posible percibir la presencia del virus a menos que se realicen las pruebas. Finalmente, y al cabo de varios años, el deterioro causado en las defensas del organismo conduce a la enfermedad del sida si no se aplica un tratamiento adecuado.
Pues bien, con los datos de que disponemos (2), actualizados hasta diciembre de 2010, en el mundo viven con el VIH 34 millones de personas. Esto significa un 17% más que en 2001, lo que refleja un continuo avance en el número de nuevas infecciones de VIH, pero también una desaceleración de las muertes relacionadas con el sida debido al mejor acceso a los TAR. La ralentización de la epidemia lo demuestra el hecho de que las nuevas infecciones por VIH desde 1997 a 2010 disminuyeron un 21%.
En la explicación de la epidemia es, por tanto, fundamental el registro de los casos de sida en cada país, pero cada vez resulta más evidente la relevancia del registro de las nuevas infecciones por VIH, aun cuando esas personas infectadas no cumplan los criterios de enfermedad de sida.
Desde 1970, en que se estima que ya hubo casos, se ha producido un número acumulativo de muertes relacionadas con el sida de 29 millones de personas.
La proporción de mujeres que viven con VIH se ha mantenido estable en el 50% del total. En el panorama mundial observamos que África subsahariana y el Caribe son las regiones más afectadas.
Por otra parte, ONUSIDA (3), en su informe global de 2010, estima que 5 millones de jóvenes entre 15 y 24 años vivían con VIH en 2009 y, dentro de este grupo, las mujeres suponen el 60% del total de jóvenes. No obstante, la incidencia y prevalencia de la infección por VIH en las personas jóvenes ha ido descendiendo desde 1997, año en el que el número de nuevas infecciones alcanzó el pico máximo. Se estima que 890.000 jóvenes de entre 15 y 24 años se infectaron con el VIH en 2009 –casi 2.500 cada día–. Un 79% de estas nuevas infecciones ocurren en África subsahariana. A nivel mundial, los jóvenes de entre 15 y 24 años representaron el 41% de las nuevas infecciones. La vía de transmisión más prevalente son las relaciones sexuales no protegidas (4).
La situación en España
Y ¿qué ocurre en nuestro país? De nuevo resulta interesante ver, mirar, los números, los datos. Al principio de la epidemia nos centrábamos en el seguimiento de los casos de sida que se notificaban, pero hoy en día, para comprender el avance y la evolución de la epidemia, resulta sustancial tener una imagen clara de las nuevas infecciones por el VIH. La evolución de los casos de sida nos aporta información del impacto de los tratamientos y de otras medidas terapéuticas, pero no nos sirve para tener una fotografía de la epidemia y su desarrollo.
Hubo que incorporar nuevos sistemas de registro que aportaran estos nuevos datos y que completaran la información, sobre todo a partir de 1996, año en que se ponen en marcha los tratamientos antirretrovirales de alta eficacia (TAR) y que permite que muchas personas con infección por VIH nunca desarrollen sida, que es un estado avanzado de la infección. De este modo está ocurriendo que los casos de sida van disminuyendo paulatinamente y, sin embargo, las nuevas infecciones siguen produciéndose.
El actual sistema de información sobre nuevos diagnósticos de VIH (SINIVIH) se nutre de los datos que aportan quince comunidades autónomas y las dos ciudades autónomas, lo que supone el 71% de la población. La incorporación de las distintas comunidades autónomas a este sistema de información se ha ido produciendo paulatinamente desde 2003, y en algunos casos con ciertas reticencias por las dudas que entrañaba un registro de esta naturaleza sobre la posible conculcación de derechos fundamentales, al tratarse de un registro nominal.
Los datos disponibles son los recogidos en el informe anual, de noviembre de 2011, del Centro Nacional de Epidemiología, actualizado a 30 de junio de 2011, y que contiene datos relativos a 2010.
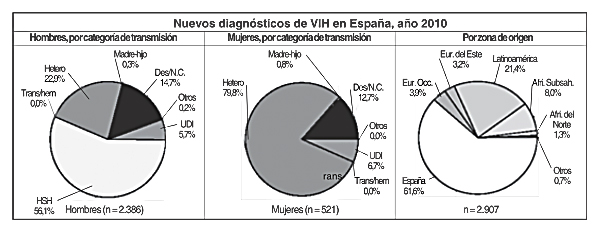
Desde el inicio de la epidemia se estima que 130.000 personas viven con el VIH en nuestro país. En 2010 se notificaron 2.907 nuevas infecciones, de las que el 82,1% eran hombres. El 79% de las nuevas infecciones se produce por transmisión sexual. De éstas, el 46,1% sucede en hombres que tienen sexo con hombres (HSH) y un 33% por relaciones heterosexuales. Las transmisiones en usuarios de drogas inyectadas supusieron un 5,9%. Es interesante señalar que en el inicio de la epidemia, en los años 80, el grupo de usuarios de drogas inyectadas era el más relevante en el cómputo de los casos de sida. Esta situación se ha transformado radicalmente.
Un dato muy importante que aporta el sistema de información sobre nuevos diagnósticos del VIH es el momento clínico en que se realiza el diagnóstico de la infección. Se ha instaurado el término diagnóstico tardío para reflejar una situación en la que el VIH ha dañado ya de forma importante el sistema inmunitario de la persona, de modo que tanto sus expectativas de morbilidad como de mortalidad empeoran (5).
Son enormes los esfuerzos que se están haciendo para que los diagnósticos de la infección se realicen lo más precozmente posible. En los datos que nos aporta el Centro Nacional de Epidemiología en 2010, el 45,5% de los diagnósticos fue tardío. El diagnóstico tardío fue más frecuente en mujeres, también en inmigrantes de ambos sexos. El diagnóstico tardío es más frecuente en hombres heterosexuales, y son los hombres que tienen sexo con hombres los que menos lo presentan, seguramente por su mayor sensibilización frente a este problema de salud. También se observa que el retraso aumenta con la edad. En la franja de personas de 15 a 19 años ocurre en el 21%, mientras que en los mayores de 49 años se observa en el 64%.
Se estima que el 30% de las personas infectadas por VIH en nuestro país no saben que lo están y podrían ser responsables del 54% de los nuevos contagios.
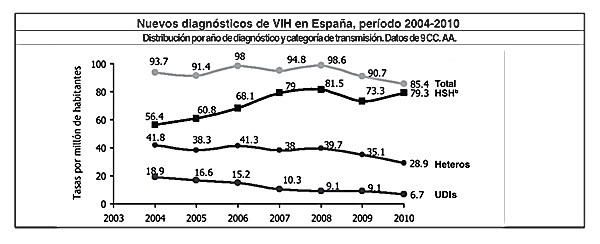
En cuanto a las tendencias de la epidemia, podemos observar que el número total de nuevos casos de infección va disminuyendo paulatinamente, sobre todo en lo referente a las mujeres.
También en nuestra sociedad, según las categorías de transmisión, los casos en usuarios de drogas inyectadas muestran una tendencia a la baja llamativa desde 2004.
En la categoría heterosexual, los porcentajes descienden, aunque las tasas por millón de habitantes permanecen estables. Por el contrario, aumentan claramente los nuevos diagnósticos en hombres que tienen sexo con hombres (HSH).
La enfermedad avanzada
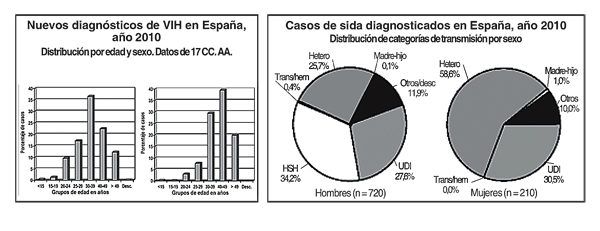
El sida es un estado avanzado de la infección por VIH. Desde que se inició la epidemia, en nuestro país se han notificado un total de 80.827 casos. Durante 2010 se han notificado 1.162 nuevos casos de sida. El 33% se produjo por transmisión heterosexual y el 26% por transmisión entre hombres que tienen sexo con hombres (HSH). El 28% sucedió en usuarios de drogas inyectadas al compartir material para la administración de sustancias.
La tendencia de los casos de sida, desde mediados de los 90 en que se alcanzó el cenit, ha sido de progresivo declive. Hasta un 83% menos de casos desde 1996, año en el que se empezó a utilizar los tratamientos antirretrovirales de alta eficacia (TAR).
Desde 1997, los casos de sida en personas extranjeras han sufrido un importante aumento, hasta 2010, en que supusieron el 27% de casos notificados, sobre todo de latinoamericanos. Este dato es coherente por el número ascendente de personas que desde distintas zonas del mundo emigraron a España durante estos años.
En nuestro país, un total de 53.226 personas han fallecido desde 1981 por sida, 1.079 en el año 2010. En 1995 se registró el pico de fallecidos con cerca de 6.000 personas. Por fortuna, la información aportada por el Registro Nacional indica que, tras más de una década de TAR, el avance en la reducción de la incidencia de sida en España ha sido notable. Este descenso, inicialmente espectacular, se ha ido ralentizando en los últimos años.
A modo de conclusión se podría decir que en nuestro país la enfermedad afecta mayoritariamente a hombres y a través de relaciones sexuales no protegidas, y muy particularmente en HSH. La población extranjera representa un sector igualmente muy vulnerable en este contexto. Estos datos resultan fundamentales para la puesta en marcha de las actuaciones o intervenciones en prevención.
Esfuerzos en educación y prevención
Desde hace años se ha puesto el acento en la importancia de promover el uso del preservativo para la contención de la epidemia a nivel mundial. Hoy en día, y a pesar de los mensajes contradictorios de algunos sectores ultraconservadores, este sigue siendo el modo incuestionable de evitar las nuevas infecciones por VIH y otras infecciones de transmisión sexual (ITS) en la población general. Sobre todo es la población más joven la que debería ser objeto de todo tipo de esfuerzos en educar para la salud, promover la salud y prevenir la enfermedad.
Todos los datos indican la importancia que ha adquirido la presencia de las ITS en personas muy jóvenes. Respecto al VIH, de acuerdo con la historia natural de la infección, una parte importante de las personas que se diagnostican cada año mantuvo prácticas sexuales de riesgo para la infección por el VIH en la adolescencia o en la juventud.
En todos los programas de prevención y promoción de ITS se insiste en el uso correcto del preservativo, masculino y femenino. Es muy evidente que en la población en general, y en particular los jóvenes, el uso del preservativo es muy irregular, discontinuo, no consistente. También contamos con el hecho evidente de que el preservativo protege solamente de las infecciones que tienen que ver con el contacto de la mucosa del pene con la vagina, el ano o la boca, pero no protege de todas las ITS relacionadas con el contacto de otras zonas anatómicas. Pero cuando hablamos de VIH, el preservativo, claramente, es el protagonista.
Es interesante señalar que los profesionales que trabajan, no ya con población general sino con personas que viven con el VIH, frecuentemente tropiezan con la llamada fatiga del condón después de años de uso obligado. Esto ha llevado a abrir el camino a nuevas estrategias que dificulten la difusión de la infección. Se trata de estrategias de reducción de daños en las que hay que tener en cuenta que las personas no usan “siempre” el preservativo, y que hay que asumir eso sin “criminalizar” o culpabilizar por ello, y tratar de dar alternativas. Este aspecto de la culpabilidad es muy importante puesto que, dada la actual manera en que la infección del VIH evoluciona a lo largo del tiempo, no es extraño que las personas que viven con el VIH interioricen el hecho de que la enfermedad del sida, finalmente, se producirá solamente si se han “portado mal”. Portado mal respecto al uso de preservativo en sus relaciones sexuales; portado mal respecto al cumplimiento estricto de los tratamientos prescritos; portado mal, en definitiva, respecto a su estilo de vida, más o menos saludable, etc.
Por otra parte, las campañas de prevención de las ITS o del sida parece que siempre se centran en la cuestión del preservativo sin ir más allá. Y, sin embargo, es necesario un trabajo de educación y prevención de mayor profundidad donde el enfoque sea más amplio, integral y profundo, sobre todo cuando se habla a jóvenes y adolescentes.
Son muchos los esfuerzos desarrollados desde ámbitos sanitarios y educativos, formales y no formales, en impartir una educación sexual que tenga como referencia una sexualidad amplia, diversa, plural, enfocada a la búsqueda de la comunicación, la afectividad y el placer, así como la procreación también y las formas de evitarla. Un modelo de educación o promoción de la salud sexual y reproductiva que hable más de educación afectivo-sexual y que persiga el desarrollo integral de las personas desde la transversalidad, la diversidad, que acompañe en la orientación del proyecto de vida a los más jóvenes y que desenmascare los mecanismos que articulan las relaciones de desigualdad, inseguridad y dependencia.
La educación afectivo-sexual tiene que ser entendida y vivida como la forma de desarrollo de nuestras capacidades de comunicación, entendimiento, ternura, sensibilidad y responsabilidad en nuestras relaciones con las otras personas. Y dado el creciente número de jóvenes que se infectan de VIH y otras ITS, parece que todos los esfuerzos son pocos. Y, sin embargo, se avecinan tiempos duros que dificultarán esta tarea dadas las restricciones económicas que se están produciendo, no solo en el ámbito sanitario y de las ONG vinculadas, sino también en el ámbito educativo.
La prueba y el tratamiento
Otra estrategia para contener la epidemia es la realización de las pruebas de VIH al mayor número de personas que hayan estado en situación de riesgo. Un control lo antes posible de la infección evita un gran número de transmisiones inadvertidas y mejora decisivamente las expectativas de salud de la persona infectada.
Un sencillo análisis de sangre en los dispositivos de atención primaria siempre es posible. Desde hace varios años, en nuestro país, y también a nivel mundial, se están haciendo esfuerzos para facilitar el acceso de los ciudadanos a la prueba rápida del VIH para el diagnóstico de la infección y para reducir las importantes cifras de retardo diagnóstico. Se trata de una prueba, relativamente sencilla de practicar y de un coste bastante ajustado, que permite un cribado del VIH en unos 20 minutos. Las pruebas rápidas –que se llevan a cabo no sólo en dispositivos sanitarios, sino en ámbitos no sanitarios, como, por ejemplo, ONG– facilitan un acceso anónimo y confidencial al diagnóstico.
Hemos tenido recientemente la noticia de la aprobación por parte de la FDA estadounidense (análoga a la Agencia del Medicamento en nuestro país) de la venta al público en oficinas de farmacia de los test rápidos que utilizan saliva. Esto permite practicar el test en el propio domicilio de los posibles usuarios. La noticia ya está suscitando un interesante debate entre quienes defienden que el objetivo fundamental es hacer las pruebas, cuanto antes y a cuantas más personas mejor, y quienes defienden lo conveniente de acompañar la realización del test de un counseling o asesoramiento profesional dada la trascendencia del diagnóstico.
La instauración de los tratamientos antirretrovirales de alta eficacia (TAR) reduce, al parecer significativamente, el riesgo de infección al disminuir de modo eficaz las cargas virales plasmáticas en los pacientes. Esta es otra medida de interés para el control de la epidemia. Los TAR han supuesto un cambio radical en la epidemia de VIH desde que se instauraron en 1996. Son tratamientos no curativos, pero consiguen que la esperanza de vida sea similar a la de otras enfermedades crónicas. En nuestro país, el tratamiento es gratuito y universal, y se encuentra en la cartera de servicios del sistema público de salud. No obstante, las noticias sobre las limitaciones en el derecho a la asistencia sanitaria en personas inmigrantes en situación irregular son muy alarmantes. Se estima que unas 80.000 personas están en tratamiento en nuestro país, con un coste de unos 700 millones de euros al año.
Los TAR se pueden prescribir tras una exposición accidental al VIH dentro de las primeras 48 horas en lo que llamamos profilaxis posexposición. Han mostrado su alta eficacia en la prevención de la transmisión materno-fetal. De modo que hoy en día las posibilidades de cumplir los deseos de maternidad o paternidad de personas con VIH son una realidad. Por otra parte se está investigando la utilidad de las profilaxis preexposición para su utilización, por ejemplo, en parejas serodiscordantes, como señala el documento de consenso de Gesidal (6).
Desde hace tiempo se debate sobre el momento en que debería iniciarse el tratamiento en las personas con VIH asintomáticas. Pues bien, el consenso actual recomienda iniciar el TAR si la cifra de linfocitos CD4 se encuentra entre 350 y 500 células/μL, dado que, además, hoy en día la toxicidad de los medicamentes es un factor cada vez menos limitante del tratamiento. El documento de consenso sobre el TAR de Gesidal señala con detalle las combinaciones de fármacos más aconsejables, muchas de ellas coformuladas; es decir, que los tratamientos combinados de más de un fármaco en el mismo comprimido facilitan la adherencia.
___________________
(1) El diagnóstico de sida se realiza cuando se cumplen ciertos criterios definitorios. Se deben dar ciertas condiciones clínicas para diagnosticar sida.
(2) Informe de ONUSIDA para el Día Mundial del Sida en diciembre de 2011.
(3) ONUSIDA, Report on thre Global AIDS Epidemic 2010.
(4) Informe: “Oportunidades en tiempo de crisis. Evitar el VIH desde la primera adolescencia hasta el comienzo de la edad adulta”, Unicef, junio de 2011.
(5) Como aproximación al diagnóstico tardío se ha utilizado la cifra de linfocitos CD4 en la primera determinación que se realiza tras el diagnóstico de VIH. Se considera diagnóstico tardío (DT) la presencia de una cifra inferior a 350 células/μl; y enfermedad avanzada (EA), la presencia de una cifra inferior a 200 células/μl.
(6) Documento de consenso de Gesidal/Plan Nacional sobre el Sida respecto al tratamiento antirretroviral en adultos infectados por el virus de la inmunodeficiencia humana (actualización: enero 2012).
Otros datos sobre la infección por VIH
Si desglosamos por sexo, del total de nuevas infecciones en hombres, el 56% correspondían a hombres que tienen sexo con hombres (HSH) y el 23% son debidas a transmisión heterosexual. Mientras que si nos referimos sólo a mujeres, la transmisión heterosexual supone el 80%.
En el 38,4% de las ocasiones se trataba de personas originarias de un país extranjero. El 21,4% del total eran de origen latinoamericano. De los casos diagnosticados en mujeres más del 50% eran inmigrantes.
Teniendo en cuenta las distintas regiones de origen, en latinoamericanos el 59% de las nuevas infecciones se dio en hombres homosexuales. En población subsahariana, el 84% de las nuevas infecciones se deben a transmisión heterosexual.
En todas las categorías de transmisión los españoles son mayoritarios; sin embargo, en la categoría heterosexual casi el 50% son inmigrantes. Los casos en subsaharianos y latinos tienen un peso importante. Entre los diagnósticos en HSH, tras los de origen español, destacaron los de origen latino.
En esta categoría de transmisión de HSH, con los datos del Centro Nacional de Epidemiología relativos a 2009 (*), el 12,4% de las nuevas infecciones se produjeron en jóvenes de entre 15 y 24 años.
Teniendo en cuenta la zona geográfica de origen, en el caso de los españoles la tendencia es ascendente en HSH, que es la forma de transmisión predominante.
En el caso de los extranjeros, la forma de transmisión más importante es la heterosexual, si bien la tendencia también es ascendente en HSH. De modo que se aprecia una clara tendencia ascendente de la transmisión HSH en españoles y extranjeros, de igual modo que vemos una clara tendencia descendente en usuarios de drogas inyectadas españoles y extranjeros.
La transmisión heterosexual tiene una tendencia descendente en hombres y mujeres de origen español, pero está estabilizada en población de origen extranjero.
En cuanto al diagnóstico tardío, el retroceso es solo evidente en el grupo HSH.
_________________
(*) Informe sobre situación epidemiológica de la infección por VIH en hombres que tienen sexo con hombres 2010.