
Donaciones y trasplantes de órganos
(Página Abierta, 203, julio-agosto de 2009)
La sanidad española ocupa un papel destacado en el mundo en relación con la donación y trasplante de órganos. Una de las razones principales de ello, junto a la conciencia social solidaria y el desarrollo asociativo de enfermos y familiares, se encuentra en la estructura creada para ese fin en un sistema público de salud, universal y gratuito.
Casi con seguridad, cualquiera que lea estas líneas ya tendrá una percepción, asentada o no en datos concretos, de que España es un país en el que la donación de órganos para trasplantes tiene una gran importancia (1). Con frecuencia aparecen en la prensa reportajes o comentarios al respecto o se ven en los hospitales o en la calle miembros de alguna asociación que postulan la donación de órganos e informan de este fenómeno.
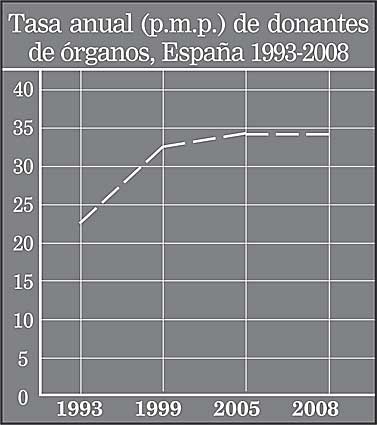
Responde esta percepción a un hecho real. España es el país que, en el ámbito mundial y en términos relativos a su población, se encuentra a la cabeza en número de donantes de órganos tras el fallecimiento. En el año 2008 se alcanzó la tasa de 34,2 donantes por millón de población, y sobrepasa aproximadamente en 8 puntos a EE UU y en algunos más a la media de la UE.
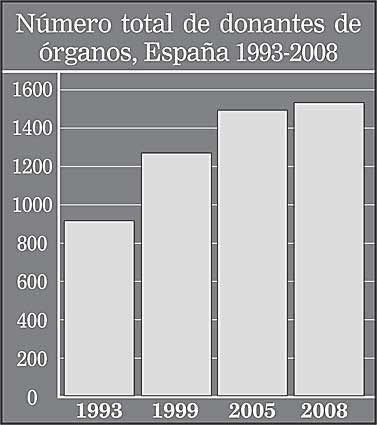
Los resultados anuales sobre donación de órganos tras el fallecimiento han ido progresando ininterrumpidamente desde 1989, año en que se crea la Organización Nacional de Trasplantes (550 donantes), hasta el 2008 (1.577 donantes) [ver gráfico].
Podríamos pensar que la razón que justifica este liderazgo se encuentra en la generosidad y solidaridad de nuestra gente. Sin embargo, con ser cierto lo anterior, no parece causa suficiente para que se produzcan las diferencias que existen con países de nuestro entorno (ver gráfico).
Según datos del Eurobarómetro, la predisposición de los europeos a la donación de órganos es la misma, incluso en algunos casos mayor, que la de los españoles.
La mera solidaridad de la población tampoco justificaría que durante los últimos 20 años el número de donantes se haya triplicado, mientras la predisposición a la donación de los órganos de un allegado fallecido prácticamente no ha variado, según la encuesta nacional realizada por la Universidad Autónoma de Madrid (2). Sin embargo, en España, el porcentaje de negativas reales a la donación de los órganos de un familiar tras su muerte, que es el más bajo en el mundo, sigue descendiendo año tras año de manera paulatina pero casi constante (año 1993: 27,6%; año 2007: 16,8%).
Hemos de concluir, por tanto, que ha de haber otro u otros factores que determinen la importancia de la donación en España.
Desde luego, si no existe conciencia sobre la donación y voluntad de materializarla, no habrá donantes, pero si no se cuenta con la infraestructura organizativa necesaria, tampoco. Sin duda éste es el logro de la sanidad española: haber preparado una organización que hace posible que las personas dispuestas a donar, puedan realmente hacerlo. Sería también difícil establecer este tipo de organización sin el, aún, sistema público de salud, universal y gratuito.
Un poco de historia
La opinión pública toma conciencia sobre trasplantes y donaciones de órganos por la repercusión mediática que tuvo el primer trasplante de corazón que llevó a cabo el doctor Christian Barnard en el año 1967 en el Hospital Groote Schuur de Ciudad del Cabo (Sudáfrica).
Como afirma Matesanz en el libro citado: «Desde ese momento, la opinión pública comenzó a saber que la vida no radicaba en el corazón, sino en el cerebro, que existía una situación llamada muerte encefálica que, desde el punto de vista científico y ético (y más tarde legal), significaba la muerte del individuo».
Trasplantes de otros órganos ya se venían haciendo con anterioridad en otras partes y, concretamente en España, ya en 1965 se hicieron los primeros de riñón en el Hospital Clinic de Barcelona y en la Fundación Jiménez Díaz de Madrid.
Desde aquellas épocas, enfermos y profesionales de la medicina comenzaron a demandar una regulación que estableciera garantías para esta práctica médica tanto en el terreno científico como en el profesional, ético y jurídico.
La Ley de Trasplantes
La falta de un marco legal para la realización de extracciones de órganos y su trasplante movilizó, de una u otra manera, a profesionales de la medicina y a las asociaciones de enfermos (3) hasta conseguir la promulgación de la Ley 30/1979, de 17 de octubre, sobre extracción y trasplante de órganos (4). Su desarrollo se plasmó en el Real Decreto 426/1980, remodelado en el posterior, 2070/1999 de 30 de diciembre. La ley sigue vigente hoy en día, lo que denota, en buena medida, el acierto de su contenido.
Son estos los criterios fundamentales que recoge nuestra ley, equiparables a los de otras legislaciones de nuestro entorno (5):
1. El establecimiento de la llamada muerte encefálica como equivalente científico, legal y ético de la muerte “clásica” del individuo.
2. El respeto a la voluntad del fallecido en cuanto a donar o no sus órganos.
3. La necesidad de que el diagnóstico de muerte se haga por un equipo de médicos independiente del de trasplante.
4. El carácter altruista de la donación y la no comercialización de los órganos.
5. La garantía de anonimato del donante.
6. La aplicación de criterios médicos para la distribución de los órganos disponibles entre los enfermos en espera de los mismos.
El Real Decreto 2070/1999 regula (artículo 10.2) que «la extracción de órganos de fallecidos sólo podrá hacerse previa comprobación y certificación de la muerte» y establece después que «la muerte del individuo podrá certificarse tras la confirmación del cese irreversible de las funciones cardiorrespiratorias o del cese irreversible de las funciones encefálicas». Tras la publicación de este decreto son potenciales donantes no sólo aquellas personas que fallezcan por traumatismo craneoencefálico o episodio cerebrovascular, sino quienes mueran por parada cardiorrespiratoria irreversible (donación en asistolia).
Nuestra normativa en relación con los donantes establece «el consentimiento presunto», es decir, que, legalmente, «la extracción de órganos u otras piezas anatómicas de fallecidos podrá realizarse con fines terapéuticos o científicos, en el caso de que éstos no hubieran dejado constancia expresa de su oposición» (6). No obstante, el médico ha de cerciorarse de que, efectivamente, el fallecido no se ha opuesto en vida a la extracción de sus órganos tras su muerte. En la práctica se consulta a la familia para conocer si, efectivamente, no existe tal oposición.
La certificación de la muerte del posible donante se ha de realizar por médicos ajenos al proceso de extracción y trasplante, y con arreglo a protocolos específicos que recoge el Real Decreto.
En el caso de muerte debida a un accidente o a otra causa en la que se haya procedido a la apertura de algún tipo de diligencias, será el juez encargado el que autorice la donación.
El carné de donante que extienden algunas administraciones autonómicas o asociaciones de pacientes como ALCER (Asociaciones para la Lucha contra las Enfermedades Renales), si bien no tiene un carácter fehaciente, sí lo tiene testimonial y resulta eficaz para orientar a los familiares cuando se les solicita información sobre si les consta la oposición a la donación de órganos de su allegado recién fallecido y, en caso de no existir, proceder a la extracción.
Tras la promulgación de la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica, las administraciones autonómicas han venido regulando la posibilidad de redactar y registrar oficialmente el documento de instrucciones previas (7), en el que se puede dejar constancia de la voluntad del paciente de donar sus órganos. Este documento sí que tiene carácter fehaciente y, si en él se recoge la autorización de la persona que ha fallecido, podrán extraerse sus órganos sin necesidad de otro trámite.
La confidencialidad del proceso de donación está prevista en el artículo 5 del decreto de 1999: «No podrán facilitarse ni divulgarse informaciones que permitan la identificación del donante y del receptor de órganos humanos».
El altruismo de la donación y la gratuidad del trasplante quedan, asimismo, garantizados en el artículo 8 del mismo decreto, en su punto 1: «No se podrá percibir gratificación alguna por la donación de órganos humanos por el donante, ni por cualquier otra persona física o jurídica», y en su punto 4: «No se exigirá al receptor precio alguno por el órgano trasplantado».
La voluntad de donar sólo podrá trasformarse en hecho real si la sociedad tiene el convencimiento del buen uso de su dádiva.
En materia de donaciones y trasplantes, la ley prevé, y la práctica corrobora, una serie de garantías que sin duda han contribuido decisivamente a la confianza social.
En los hospitales, tanto públicos como privados, no se podrán extraer órganos o trasplantarlos, o ambas cosas, sin la previa autorización del Ministerio de Sanidad, que la otorga después de comprobar la idoneidad de los equipos médicos y de los recursos materiales disponibles y el compromiso de seguir, en los programas de donación y trasplante, unos protocolos de actuación determinados.
La práctica de informar a la familia y pedirle su autorización para la extracción de los órganos del familiar fallecido también contribuye decisivamente a aumentar la confianza en el sistema de donaciones y trasplantes.
Las listas de espera para el trasplante de un órgano y su asignación se organizan siguiendo exclusivamente criterios médicos y, especialmente, de urgencia vital.
La Organización Nacional de Trasplantes
Como se decía al principio, el liderazgo español en donaciones tiene mucho que ver con el sistema organizativo que se creó en su momento y que se ha ido perfeccionando en los últimos 20 años.
Aunque ya en la citada Ley 30/1979 se hablaba de la creación de organizaciones de coordinación de la actividad de donación y trasplante, no es hasta 10 años después cuando se pone en marcha la Organización Nacional de Trasplantes (ONT). Es el tiempo que tarda la Administración sanitaria y de la salud en implicarse en el desarrollo de este proyecto.
En realidad, la ONT comienza a funcionar coincidiendo con el nombramiento del doctor Rafael Matesanz, nefrólogo, como coordinador nacional de Trasplantes en el año 1989. La dedicación continuada de Matesanz al frente de la ONT, excepto algún periodo en el que realizó labores de coordinación en ámbitos internacionales, ha sido determinante en el desarrollo de esta institución de la que hoy sigue formando parte como máximo responsable, en el puesto de coordinador nacional.
Desde su fundación hasta nuestros días, la ONT ha sido la impulsora de las medidas que han elevado la eficacia y el prestigio de nuestro sistema de donación y trasplante, y que internacionalmente se reconoce como el “modelo español”.
Los principios básicos de este modelo son recogidos por Matesanz en el libro El modelo español de donación y trasplante de órganos: la ONT. De ellos vamos a resaltar los más significativos:
· La red de coordinadores de trasplante a tres niveles: nacional, autonómico y hospitalario.
· El tercer nivel, el coordinador hospitalario debe ser un médico (aunque ayudado siempre por personal de enfermería en los grandes hospitales), que trabaja casi siempre en la coordinación a tiempo parcial, está situado dentro del hospital, y depende de su dirección (no del equipo de trasplante). Desde el punto de vista funcional, está íntimamente ligado tanto a la coordinación autonómica como a la estatal.
· La mayoría de los coordinadores son intensivistas, lo que implica una participación activa de estos especialistas en la donación de órganos. La dedicación a tiempo parcial les permite continuar con su trabajo previo, lo que es especialmente importante en los pequeños hospitales.
· Un programa de calidad en el proceso de donación de órganos, en realidad una auditoría continua de muerte encefálica en las unidades de vigilancia intensiva, llevada a cabo por los coordinadores de trasplante.
· La oficina central de la ONT actúa como agencia de servicios en apoyo de todo el sistema. Está encargada de la distribución de órganos, la organización de los transportes, el manejo de las listas de espera, las estadísticas, la información general y especializada y, en general, cualquier acción que pueda contribuir a mejorar el proceso de donación y trasplante. Es muy importante el apoyo que presta la oficina central y algunas autonómicas sobre todo a los pequeños hospitales, en los que no es posible llevar a cabo sin ayuda la totalidad del proceso.
· Un gran esfuerzo en formación continuada, tanto de los coordinadores como de gran parte del personal sanitario, con cursos generales y específicos de cada uno de los pasos del proceso: localización de donantes, aspectos legales, entrevista familiar, aspectos organizativos, gestión, comunicación...
La principal causa de la pérdida de donantes radica en el proceso de detección de las personas que podían serlo. Esto convierte al médico coordinador de trasplantes de un hospital en la pieza clave del complejo sistema que conlleva el éxito de una donación. La página web de la ONT define así el perfil del coordinador de trasplantes: «La obtención de órganos es siempre una cadena de acontecimientos, bajo el riesgo de que se acabe rompiendo por el eslabón mas débil. Nada puede quedar en manos de la improvisación. Convertir cada posibilidad en una realidad es tarea de muchos. Dirigiendo ese proceso, persona a persona, vida a vida, encontraremos siempre al que es el verdadero motor de todo el sistema: el coordinador de trasplantes».
La responsabilidad de coordinador de trasplante de un hospital suele asumirse por médicos intensivistas (destinados en la UCI).
En la actualidad hay 156 hospitales autorizados para la donación.
Faltan donantes
A pesar del liderazgo español en donaciones de órganos, el número de pacientes de las listas de espera para recibir un órgano es elevado. Los pacientes en lista de espera de un riñón se acercaban a los 4.300 al finalizar el año 2007 y a un millar, aproximadamente, los que esperan otros órganos. Se calcula que alrededor del 8% no consiguen un órgano a tiempo.
La permanencia en la lista de espera no afecta por igual a todos los pacientes; de hecho, los pacientes nefrológicos pueden esperar más tiempo pues tienen una terapia paliativa que sustituye la función renal perdida: la diálisis externa. La necesidad de un trasplante para enfermos de otras patologías: corazón, hígado, etc., puede suponer una urgencia vital.
Uno de los principales problemas en la obtención de órganos es la cuantía de negativas familiares que aún persisten, a pesar de su disminución en los últimos años. En 2007 hubo un 16,8% de familias que se negaron a la donación.
Las causas de las negativas son diversas y algunas de difícil solución en el momento de afrontar la entrevista con la familia para comunicar el fallecimiento y, posteriormente, pedirle los órganos.
La ONT quiso mejorar los sistemas de localización y consecución de órganos, y para ello, en el año 1998, diseñó y puso en marcha un programa de garantía de calidad en el proceso de donación cuyos objetivos eran:
1. Definir la Capacidad Teórica de Donación de órganos según el tipo de hospital.
2. Detección de los escapes durante el proceso de donación. Análisis de las causas de pérdidas de potenciales donantes de órganos.
3. Descripción de los factores hospitalarios que tienen impacto sobre el proceso de donación.
Este programa se ha implantado en la mayoría de hospitales españoles y se ha exportado a países europeos, como Italia, o latinoamericanos.
Asimismo, la ONT lleva a cabo el “Plan de Donación 40. Benchmarking en el proceso de donación”, un plan estratégico para aumentar la donación y trasplante en España, observando las prácticas que se realizan en aquellos hospitales en los que se consigue un mayor número de donaciones y aplicar luego las correcciones oportunas en el resto.
Si se contemplan los resultados de donaciones en las diversas comunidades autónomas referidos al año 2007, comprobamos que 7 de las 17 tienen tasas que superan los 40 donantes por millón de población. Este plan intenta que la tasa anual de todo el Estado llegue a ese 40 por millón de población.
El logro de este objetivo aumentaría un 20% el número de trasplantes al año, cifra que, aunque no resolvería definitivamente el problema de la falta de órganos, constituiría un avance considerable.
España ocupa también los primeros puestos, en el ámbito mundial, en relación con el número de trasplantes. En el año 2008 se realizaron 2.229 trasplantes de riñón, 1.108 de hígado, 292 de corazón, 192 de pulmón, 110 de páncreas y 14 de intestino delgado.
En el caso del riñón, con 46 trasplantes por millón de población, somos el país con más trasplantes, en términos relativos, del mundo. Igual situación se da en el trasplante de hígado, en donde nos situamos en una tasa de 26,4 trasplantes por millón de población.
Futuro
Es posible que a medio plazo los avances en el estudio de las células madre y su utilización en la medicina regenerativa aminoren la necesidad del trasplante de órganos en algunos casos o, lo que ya sería importante, consigan en otros impedir el rechazo del órgano trasplantado sin tener que recurrir a la administración de medicamentos inmunosupresores.
No obstante, como indica Matesanz, «en el mejor de los casos es más que probable que la aplicación de tratamientos con células madre embrionarias pueda tardar un periodo no inferior a diez años».
Hoy por hoy, por lo tanto, es necesario el trasplante de órganos y, consecuentemente, imprescindible contar con suficientes donantes. Aún no es posible atender todas las necesidades de trasplante que mantienen unas listas de espera con más de 5.000 pacientes.
Es necesario que el actual clima de credibilidad y confianza que existe entre la población se acreciente. La información rigurosa de los procesos de donación y trasplante o compartir la experiencia de los ya trasplantados y el reconocimiento social de los donantes, sin duda contribuyen y contribuirán al aumento de donantes (8).
El aumento de la conciencia social no ha de ser iniciativa únicamente de los estamentos estatales sino que se hace necesaria una implicación de toda la sociedad, como de hecho ya se da.
Si la estructura sanitaria está preparada y en una continua mejora, como venimos comentando, es necesario que tenga que vencer las menores trabas posibles para la obtención de órganos, y esto se derivará fundamentalmente de la disposición a la donación; resulta utópico pero, sin duda, hay que encaminarse a que esté tan asumido socialmente el beneficio de donar órganos, que el sistema sólo tenga que poner los medios para cumplir la voluntad del donante.
En este terreno las asociaciones de pacientes y trasplantados son importantes motores de la conciencia social.
________________
(1) Para la elaboración de este artículo se ha tomado como fuente general de su contenido el libro El milagro de los trasplantes, del doctor Rafael Matesanz, director de la Organización Nacional de Trasplantes (La Esfera de los Libros, 2006). Los datos concretos y los gráficos, de no advertirse otra fuente, están tomados del libro referenciado y de las memorias y estadísticas que elabora la ONT.
(2) La encuesta nacional que realiza la Universidad Autónoma de Madrid indica que, durante el año 1993, las personas dispuestas a la donación de órganos de un familiar fallecido era de un 58,4%; en el año 1999, de un 56%, y en 2006, de un 58,3%. En estos años los donantes aumentaron un 274% y las negativas familiares reales bajaron más de un 8%.
(3) Los enfermos con mayor posibilidad de organización fueron entonces, y son ahora, los nefrológicos; su permanencia, prolongada en la mayoría de los casos, en terapias de diálisis les permite asociarse en defensa de sus intereses directos, oportunidad que no tienen los pacientes con patologías de otros órganos.
(4) Toda la normativa sobre la extracción y trasplante de órganos, así como las peculiaridades del sistema organizativo de esta actividad u otras informaciones, como estadísticas, etc., pueden encontrarse en la página web de la ONT: www.ont.es.
(5) Matesanz, op. cit., p. 40.
(6) Ley 30/1979, de 27 de octubre, sobre extracción y trasplante de órganos (artículo 5.2).
(7) Este documento se conoce también con los nombres de “voluntades anticipadas”, “testamento vital” u otros.
(8) «Uno de los factores más importantes que asientan la credibilidad [...] se basa en el creciente número de pacientes trasplantados. Hemos percibido cómo lo que vulgarmente se llama “boca a boca”, es decir, la información trasmitida desde familias de trasplantados a su entorno familiar o de amistad, funciona, y muy bien. [...] El reconocimiento público a los donantes y la manifestación de aprecio por parte de las instituciones, trasplantados y profesionales sanitarios, facilita estrechos y eficaces lazos que resultan básicos para establecer una relación de confianza» (varios autores, op. cit., cap. 11. M. A. de Frutos, M. A. Getino y R. Deulofeu, Percepción social de la donación: el Plan nacional de Reducción de Negativas a la Donación).
Donante vivo
Las normativas legales a las que nos venimos refiriendo también regulan de manera minuciosa la donación de vivo. De ello se ocupa el artículo 9 del citado Real Decreto 2070/1999; destacan las que van encaminadas a garantizar la actuación libre y responsable del donante, como la previa y obligada información médica de las consecuencias de la donación, el informe favorable del médico a la extracción y la necesidad de que el donante dé su consentimiento ante el juez encargado del Registro Civil.
El trasplante entre personas vivas se produce sólo para determinados órganos, como es el caso de los riñones, por la posibilidad de llevar una vida prácticamente normal con uno solo de los dos que tiene el cuerpo humano. El paciente al que se le implanta un riñón de una persona viva suele tener una mejor evolución terapéutica. También se puede trasplantar una porción del hígado de una persona viva puesto que la parte que queda se hipertrofia y asume la función de la parte extraída.
En España, el porcentaje de trasplantes entre vivos está muy por debajo de la media mundial que, según datos del Registro Mundial de Trasplantes que gestiona la Organización Nacional de Transplantes (ONT), como colaboradora de la OMS, se sitúa en el 40% (24.000 sobre los 62.000 trasplantes renales), mientras que en nuestro país no llega al 7% (en 2008: 156 sobre 2.229).
La sustancial diferencia entre el porcentaje de ámbito mundial y el español en trasplantes entre vivos puede explicarse, en parte, porque la abundancia de donantes cadáveres limita la necesidad de acudir a esta práctica. No obstante, hay una tendencia alcista en los últimos años, sin duda consecuencia de una mayor preocupación de la ONT por promover esta modalidad de trasplante; de 19 trasplantes de riñón procedente de persona viva habidos en el año 2000, se ha pasado a 156 en 2008.
Sin embargo, como opinan algunos expertos, la donación de vivo «debería de ser únicamente complementaria a los programas de donación cadavérica, de muerte encefálica y de corazón parado». Si siempre se ha de ser riguroso en el cumplimiento de la normativa sobre donaciones y trasplantes, «cualquier programa de donante vivo deberá basarse en el cumplimiento de los principios éticos más estrictos […] debería protegerse del comercialismo […] y por supuesto evitar el tráfico de órganos. Una vez aseguradas ambas premisas, deberemos desarrollar las medidas de protección social, laboral, económica y de bienestar del donante, para que la donación no le perjudique» (*).
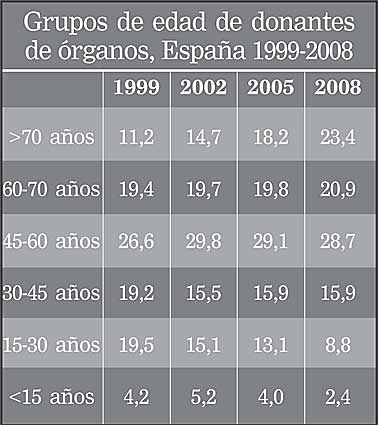
El incremento de la donación entre vivos daría mayores oportunidades a los pacientes jóvenes, ya que el aumento en la edad media de los donantes (cercana a los 60 años) y el descenso de muertes en accidentes de tráfico (2003: 20,3% del total de donantes; 2008: 8,2%) y, como consecuencia, de las donaciones por esta causa, las han disminuido.
__________________
(*) El modelo español de coordinación y trasplantes, varios autores, Aula Médica Ed. (2008), cap. 13.1. M. ManYalich, D. Paredes y J. Vilardell, La donación de vivo para trasplante.
La sociedad y los trasplantes
Rafael Matesanz, en el último capítulo del libro El milagro español de los trasplantes,resalta la peculiaridad de los trasplantes como una tarea médica de la que participa toda la sociedad y cuyos beneficios sólo pueden generalizarse si existe un acuerdo social al respecto y reconoce la labor de las asociaciones de enfermos en esta tarea.
«“Lo que caracteriza realmente a los trasplantes no es la tecnología ni su coste, sino la ética. Los trasplantes son el único campo de la sanidad que no podría existir sin la participación de la gente”. Esta frase definitoria corresponde a una de las mentes más lúcidas de todo el mundo en lo que se refiere a bioética, la del profesor Arthur Caplan».
Afirma Matesanz que para llevar a cabo otro tipo de terapias basta con el conocimiento, los profesionales sanitarios y los medios técnicos necesarios, pero para el trasplante «hace falta que alguien muera para que otro viva, o bien que alguien decida desprenderse de parte de su propio cuerpo para que una persona enferma pueda recobrar la salud. Si hablamos de un caso aislado no hay excesivos problemas: siempre se puede dar una donación espontánea de vivo o de persona fallecida, y cada vez son más los cirujanos y médicos preparados para llevar a cabo cualquier intervención, por compleja que sea. En cambio, si de lo que hablamos es de hacer accesibles estos tratamientos para todos los segmentos de la población, la cosa cambia: hay que buscar algún tipo de acuerdo con la sociedad que posibilite la materialización de las donaciones. Es necesario garantizar que aquellos que pueden donar también puedan recibir un órgano o un tejido, y para ello hay que fijar las reglas del juego en forma de ley, criterios de distribución, acceso y regulación de las listas de espera y tantas otras cosas [que en el artículo adjunto se resumen].
»Si no se garantiza un acceso universal y equitativo, es decir, que todo aquel que precise un trasplante pueda aspirar al mismo dentro de un plazo de tiempo razonable y sin factores de discriminación por motivos económicos, sociales, raciales o de otro tipo, es muy improbable que la población responda con entusiasmo a la idea de donar los órganos». Para Matesanz, en España se ha logrado con creces ese acuerdo no escrito.
Destaca el autor del citado libro que el punto al que este país ha llegado en la actividad trasplantadora no se hubiera conseguido sin la implicación de las asociaciones de pacientes.
«Es necesario recalcar el enorme papel de la presión ejercida por estas asociaciones en momentos decisivos de la pequeña historia de los trasplantes en España, como la aprobación de la Ley de Trasplantes en 1979 y la creación de la ONT diez años después. Hay que destacar el papel histórico de organizaciones como ALCER (Asociación para la Lucha Contra las Enfermedades Renales), la primera asociación nacional y la que continúa liderando este movimiento, convertida hoy en federación nacional; ADER, en el ámbito catalán; RIÑÓN, en Madrid; y ERTE, en Canarias. Todas ellas han sido importantes en el proceso de trasladar las inquietudes, reivindicaciones y aspiraciones de los enfermos de insuficiencia renal en diálisis o los ya trasplantados».
Recoge también Matesanz que estas asociaciones «han evolucionado desde la reivindicación de lo elemental para sus vidas –el órgano a trasplantar– a la mejora de sus condiciones sociales y laborales, hasta cierto punto lógicamente complicadas en unas situaciones que hace unas décadas eran mortales».